心房細動合併冠動脈疾患の治療―エビデンスまとめ
冠動脈疾患合併の際の注意点
安田聡・浅海泰栄
日本内科学会雑誌 2019;108:242
特集 Common diseaseとしての心房細動
【エビデンスまとめ】
WOEST trial(Lancet 2013;381:1107)
・2008-2011年、抗凝固薬を必要とするPCI症例573例(AFは69%)
・ワルファリン+クロピドグレル75mg vs ワルファリン+クロピドグレル+アスピリン80mg
・金属ステントでは1ヶ月、DESでは12ヶ月フォロー
・primary outcomeの出血イベント(大出血+小出血)は19.4% vs 44.4%と倍も違った。大出血だけでは差なし。
・総死亡率も2.5% vs 6.4% (p=0.027)。←出血のせいか
→2剤でよいのでは??
PIONEER AF-PCI trial(NEJM 2016;375:2423)
・次の3群に割付し1年フォロー
・リバロキサバン15mg(低用量)+P2Y12阻害薬 12ヶ月継続
・リバロキサバン2.5mg 1日2回(超低用量)+ DAPT DAPTは1, 6, 12ヶ月
・ワルファリン+ DAPT DAPTは1, 6, 12ヶ月
・大小出血はリバロキサバンを含む群がワルファリンを含む群より少なかった。
・efficacy (心臓血管死、心筋梗塞、ステント血栓、脳梗塞)は有意差なし
RE-DUAL PCI trial(NEJM 2017;377:1513)
・次の3群に割付し平均14ヶ月フォロー
・ダビガトラン150mg2T + PSY12阻害薬
・ダビガトラン110mg2T + P2Y12阻害薬
・ワルファリン + DAPT ベアメタルなら1ヶ月、DESなら3ヶ月でアスピリンoff
・出血イベントはダビガトランを含む群でワルファリンを含む群より少なかった。
・血栓イベントを含むエンドポイントは、2剤が3剤に非劣性
→新規抗凝固薬はさらによい。
【心房細動合併冠動脈疾患における現時点でのコンセンサス】
・まずCHA2DS2-VAScで男性1点以上・女性2点以上で禁忌がなければ原則抗凝固療法
・出血リスクをHAS-BLEDスコアで評価。
・triple therapyは行うにしても短期間で。
・欧州ガイドライン(Eur Heart J 2018)では、虚血リスクが高ければ6ヶ月、出血リスクが高ければ0または1ヶ月
・米国ガイドライン(Circulation 2018;138:527)では、"default"で2剤(抗血小板薬はアスピリンかP2Y12。できればP2Y12。P2Y12の中ではクロピドグレルが望ましい)。抗血栓リスクかつ低出血リスクでのみ1ヶ月のtriple therapyを考慮。
【PCI施行1年以降】
・欧・米のガイドラインでは、1年経過したのちは抗凝固薬単独でいいとしている。
・現実には2剤がよく用いられている。
心房細動合併冠動脈疾患の治療―NEJM 2019 AUGUSTUS trial
「心房細動患者における、急性冠症候群またはPCI後の抗血栓療法」
・triple therapyではなく、抗凝固薬(今回はアピキサバン:エリキュース)+P2Y12阻害薬(9割がクロピドグレル)の2剤で、アスピリン抜きのレジメンがよかろうという報告。
・ベースにP2Y12阻害薬。アピキサバンvsビタミンK拮抗薬、low-doseアスピリンvsプラセボのtwo-by-twoでランダム割付し、6ヶ月観察。出血をprimary outcomeに。
・アスピリンを加えると出血は倍になる。
・アスピリンを加えなくても、虚血イベント(脳卒中、心筋梗塞、ステント血栓症、緊急再灌流)は増えない。ただ個別の項目については数が少なく、パワーの問題かも。やはりMIやステント血栓はプラセボ群で多い傾向。
Antithrombotic Therapy after Acute Coronary Syndrome or PCI in Atrial Fibrillation
Lopes RD, et al. N Engl J Med March 17, 2019
AUGUSTUS trial
【イントロ】
●心房細動患者に経口抗凝固薬を投与すると、脳卒中やその他の心原性塞栓症のリスクが減るが、ステント血栓症の予防にはならないためACSの2次予防の役に立たない。
●抗血小板薬2剤治療(dual antiplatelet therapy: DAPT)は、虚血イベント・ステント血栓症を減らすが、心房細動患者の塞栓症予防にはless effectiveなので抗凝固薬が必要。
●DAPT+抗凝固薬(triple therapy)は出血リスクを上げる。
●ビタミンK拮抗薬(ワルファリン)よりも新規抗凝固薬は出血リスクが低そうだ。
●RE-DUAL PCI trial(NEJM 2017;377:1513;ダビガトラン)とPIONEER AF-PCI trial(NEJM 2016;375:2423;リバロキサバン)は、心房細動があり、かつPCIを受けようとしている患者で、「経口新規抗凝固薬+P2Y12阻害薬」が「ワルファリン+P2Y12阻害薬+アスピリン」よりも出血イベントが少ないことを示した。ただし出血イベント減少が、新規抗凝固薬であったことによるのか、アスピリンがなかったことによるのかを示すようデザインされていなかった。
●本試験(AUGUSTUS trial)は、心房細動&recent ACS患者において、アピキサバンvsビタミンK拮抗薬、low-doseアスピリンvsプラセボ、ベースにP2Y12阻害薬の患者で出血などを比較。
【方法】
●前向き、多施設、two-by-two、RCT。
●対象
・18歳以上
・心房細動(previous, persistent, permanent, paroxismal)に対して経口抗凝固薬を投与されている(予定)。
・P2Y12阻害薬を6ヶ月以上使用(予定;選択する薬剤は臨床医に委ねる)
●除外
・AF以外の疾患に対する抗凝固薬
・重症腎障害
・頭蓋内出血の既往
・recent or plannedのCABG手術
・凝固障害
・出血
・使用する薬剤へのcontraindication
●レジメン
・アピキサバンvsビタミンK拮抗薬(open-label)、low-doseアスピリンvsプラセボ(double-blind)でtwo-by-twoに分ける。
・アピキサバンは年齢・腎機能に応じて、5mg twice dailyか2.5mg twice daily
・ビタミンK拮抗薬はINR 2.0-3.0のコントロール
・アスピリンは81mg
●アウトカム
・6ヶ月観察
・primary outcomeはmajorまたはclinically relevant nonmajor bleeding(ISTHによる)。
・secondary outcomeは「死亡or入院」の複合、「死亡or虚血イベント(脳卒中、心筋梗塞、ステント血栓、緊急再灌流)」の複合
【結果】
●2015年9月から2018年4月。4614人をランダム化。
●ベースライン:Table 1
・70歳くらい、女性3割弱、CHA2DS2-VASc 3.9、HAS-BLED 3
・ランダム化まで6.6日。
・9割はクロピドグレルを選択

●出血アウトカム:Figure 2、Table 2、Table 3
・6ヶ月の出血は、アピキサバン10.5% vs ビタミンK阻害薬14.7%。HR 0.69 (95%CI 0.58-0.81)。
・同じく、アスピリン16.1% vs プラセボ9.0%。HR 1.89 (1.59-2.24)。
・同じく、ビタミンK阻害薬+アスピリン18.7%>アピキサバン+アスピリン>ビタミンK阻害薬+プラセボ>アピキサバン+プラセボ7.3%.


●死亡+入院、死亡+虚血イベント:Table 2、Figure 3、Table 3
・アピキサバンvsビタミンK阻害薬では、死亡+入院も有意差あり(入院の部分の差による)。死亡+虚血イベントは差なし。

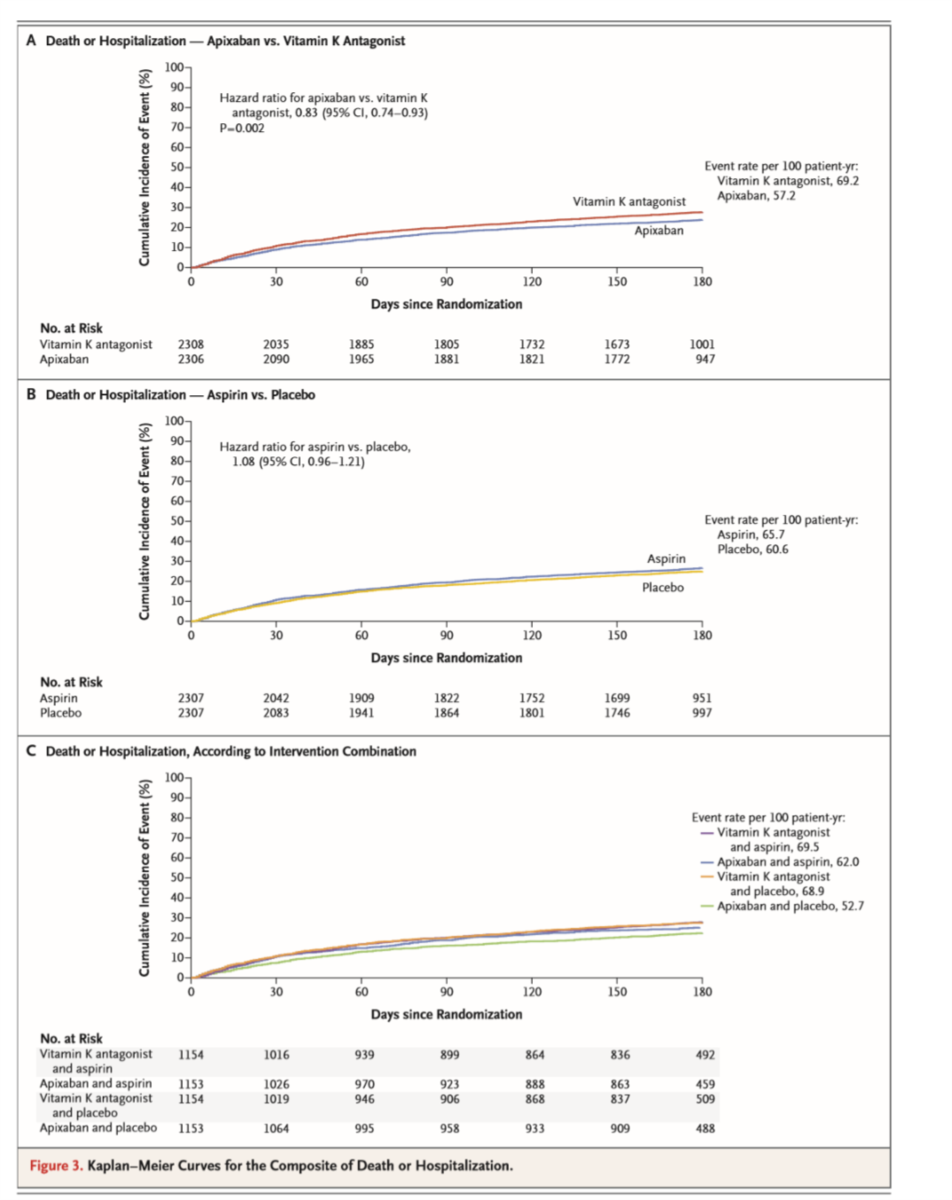
・Table 3の後半。左からアピキサバン、ビタミンK阻害薬、アスピリン、プラセボ。
・アピキサバンvsビタミンK阻害薬で入院に差あり。死亡は変わらず。脳卒中は倍くらい違う(有意差あり)。
・アスピリンvsプラセボで有意差のある項目はないが、やはりステント血栓症はプラセボで多い傾向。

【考察】
・WOEST trial(Lancet 2013)では、AF患者のACS/PCIで抗凝固薬+クロピドグレル+アスピリン vs 抗凝固薬+クロピドグレルで1年観察したとき、後者で血栓イベントの増加なしに出血が減ったと報告。ただし小規模であった。
・アスピリンを追加するときは、アスピリン追加による血栓イベントの抑制と、出血イベントの増加をてんびんにかける必要がある。後者のほうが問題になりそうだ。
・本試験は、triple therapyではなく2剤(アピキサバン+クロピドグレル)でよさそうということを示した。これは北アメリカのガイダンス(Circulation 2018;138:527)に合致するが、欧州のガイダンス(Eur Heart J 2018;39:2847)とは反している。
・PCIを受ける患者の5-8%がAFを持っているというデータがある。
【limitation】
・ワルファリンは調整が難しい場合がある。
・less common but important individual ischemic outcomesを検討するようデザインされていない。
高齢者でもスタチンは有用か―Lancet 2019
「高齢者におけるスタチンの効果と安全性:28のRCTのメタアナラシス」
・75歳超の高齢者でもスタチンを使用したほうがよさそうというデータ。
・スタチンによるLDLコレステロール低下は75歳超の患者においても、major vascular events (冠動脈疾患、冠動脈再灌流、脳卒中)を有意に減らすとのこと。
・心血管疾患既往のある人には有用。既往のない人には微妙。
・重症心不全や透析患者では若年・高齢に関わらず、そもそもLDL低下による効果は乏しい(どうしようもないくらい血管がぼろぼろだから?)
・日本では75歳で高齢者と言われても……という感じ。80歳、85歳でも区切ってほしい。「何歳までスタチンを?」という疑問は依然残る。
Efficacy and safety of statin therapy in older people: a meta-analysis of individual participant data from 28 randomised controlled trials.
Cholesterol Treatment Trialists’ Collaboration
Lancet 2019; 393: 407–15
●過去の筆者らの報告(27件のRCTのメタアナ:Lancet 2015)によれば、スタチンによってLDLコレステロールを1.0 mmol/L (注:約39mg/dL) 下げると、major vascular eventsを約20%減らし、この効果は男女、様々な絶対リスクを有する集団でもほぼ同様にみられた。
●高齢者(75歳以上)ではこのエビデンスを適応してよいか懸念があり、また併存疾患やアドヒアランスの問題などからスタチン治療を受ける割合が減るのが現状。
●高齢者でもスタチンは有効か?
●スタチンによるLDLコレステロール低下の効果をみた28のRCTのメタアナ。今回、major vascular eventsには、major coronary events、coronary revascularization、strokeを含む。55歳、60歳、65歳、70歳、75歳で区切った6つのグループで検討。
●患者背景はTable
●年齢毎の6つのサブグループにおける、LDLコレステロールが1 mmol/L低下したときのmajor vascular eventsのRRはFigure 1
・どの年齢群でもLDLコレステロール低下の効果は有意
・Figure1 Bは心不全・透析患者を抜いたデータ。効果は同じくらい。

●心不全と透析患者における検討はFigure 2
・心不全と透析患者では、75歳以下でも75歳超でもLDL低下の効果なさそう
・心不全と透析がなければ、75歳超でもLDL低下の効果ありそう

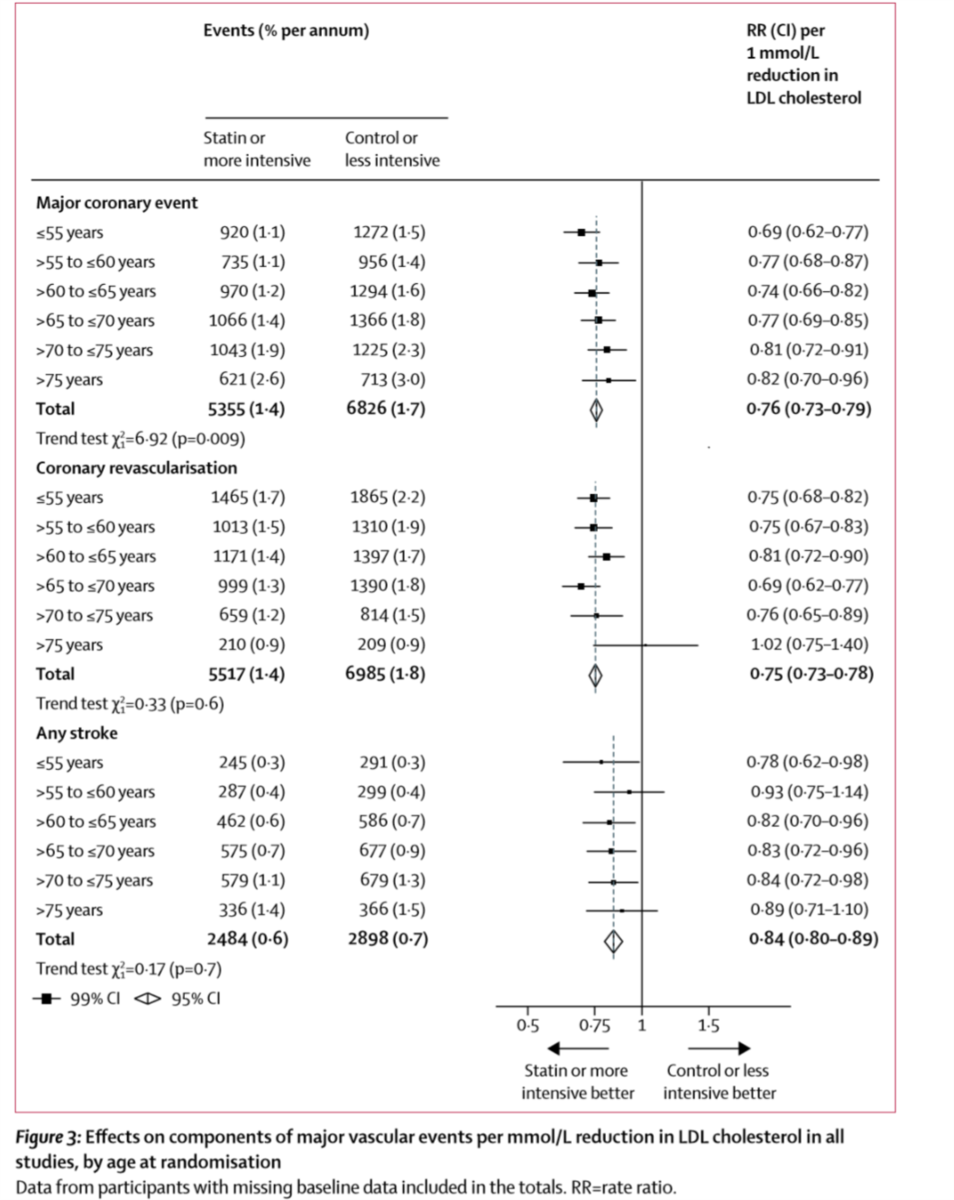
●冠動脈疾患、再灌流、脳卒中のリスクと各年齢サブグループ Figure 3
・75歳超でも冠動脈疾患は有意に低下。再灌流、脳卒中のリスクは有意な低下なし。
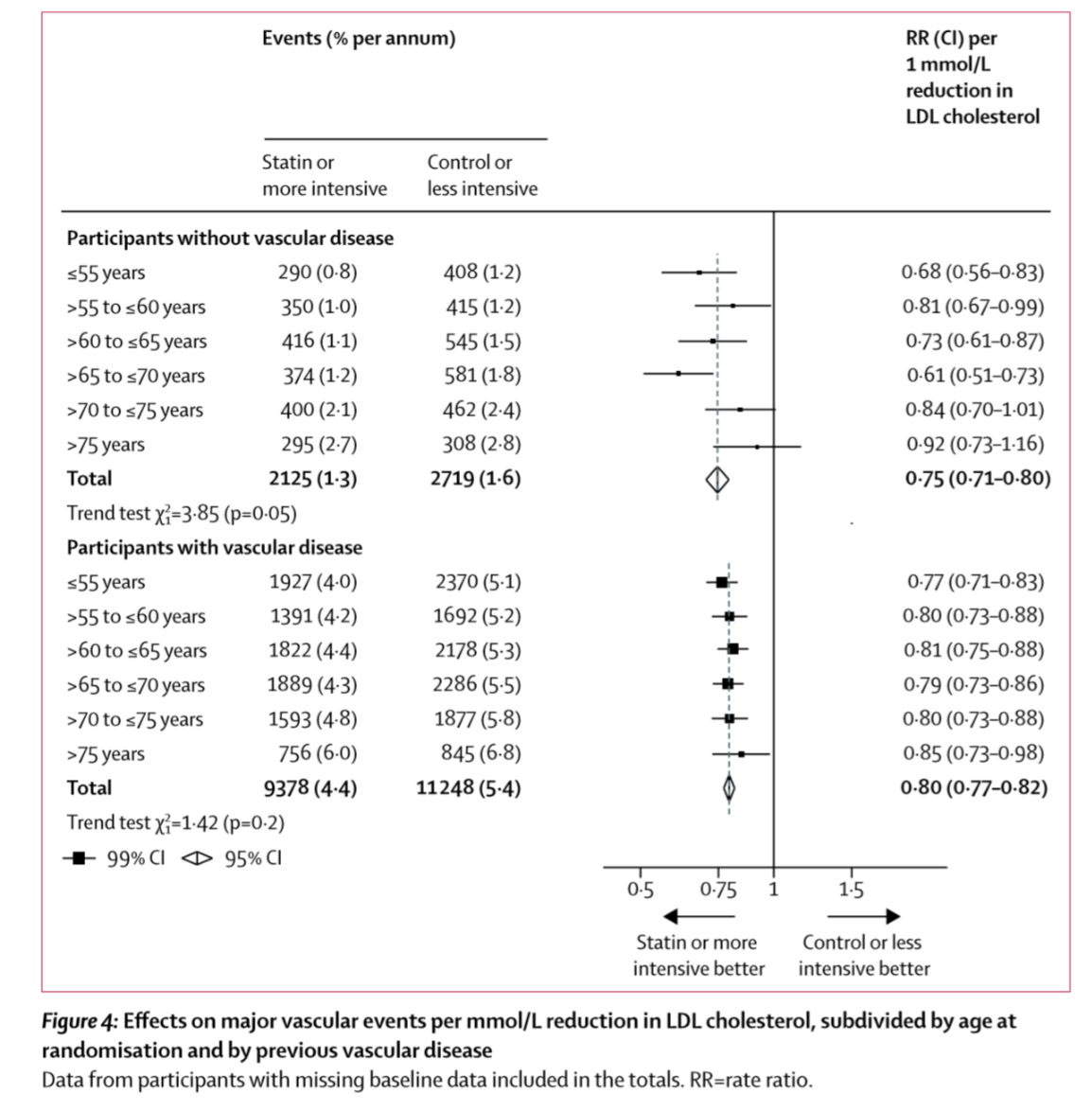
●vascular diseaseの既往の有無での、LDL低下の効果と各年齢サブグループ Figure 4
・既往なしでは、高齢者(71-75歳、75歳超)ではLDL低下による有意な改善なし
・既往ありでは、高齢者でも有意に改善
●スタチンは比較的高齢な患者でも、有意にmajor vascular eventsを抑制する。
●primary preventionの効果(既往がない患者での効果)は乏しいようだが、全体としてはスタチン使用を支持するエビデンスである。
COPDの診断と外来での対応―Review
Diagnosis and Outpatient Management of Chronic Obstructive Pulmonary Disease
Review
Riley CM and Sciurba FC. JAMA 2019;321:786-797
- COPDは完全には可逆性ではない気流閉塞に、持続性の呼吸器症状(呼吸困難、咳、喀痰の増加)を伴うものと定義される。米国では75%以上のCOPDがタバコ関連だが、ディーゼル排煙、室内での調理など職業的・環境的な微粒子・気体への暴露も原因となりうる。COPDはheterogeneousな症候群で、innateおよびadaptiveな、毒素、微生物、自己免疫に対するTH1タイプの免疫応答、持続的なTH2の炎症、antiproteaseの不足、その他の気道・肺胞に影響を与えるメカニズムが関連する。
- 米国では自己申告ベースで6.4%の有病率。同じく自己申告データだが、スパイロメトリーで気流制限を呈する者の多くがCOPDの診断を受けていない。米国では死因の4番目にランクされる。
Methods
- 2013-2018の文献を検索。計2680の文献をスクリーニングし、456の文献をフルテキストでレビュー。本論文では、26の臨床試験、21のメタアナラシス、25の観察研究、18のガイドラインの90文献を引用している。
Discussion
Presentation and Diagnostic Evaluation
- COPDは1つ以上の症状を呈する。患者は活動レベルを抑えて症状が出ないようにすることが多いため、症状は過少申告されやすい。症状評価には、modified Medical Research Council (mMRC) dyspnea scale、COPD assessment test (CAT)が層別化、モニタリングに推奨されている。
- タバコ、調理などの粒子・ヒューム吸入の病歴を聴取する。米国ではタバコが75%の症例に関与すると言われるが、調理や暖房のための木材・その他燃料の煙(OR 2.3)や、職業的粉塵・化学ヒューム暴露(OR 1.7)が残り25%の、never smokerのCOPDに関与すると言われる。Premature birth、幼児期の重症呼吸器感染症、コントロール不良の喘息は成人になった際の肺機能に影響し、COPDのリスクを12.5倍も上げる。
- スパイロメトリーで気流制限があれば、SABAを吸入し、15分後に再検。十分に改善しないことがCOPDのhallmarkである。GOLDガイドラインでは、FEV1/FVC 0.7を閉塞性障害診断の値としている。高齢者ではオーバーに、若年者ではアンダーに診断されやすい。0.7よりも低い値で「正常下限」を定める考えもあるが、実際にFEV1/FVCが0.7より低いと、死亡やCOPD関連入院が増えると報告あり。
- 身体所見は、肺過膨張や肺以外の疾患の有無を確認するのに有用。StableなCOPDではwheezesやrhonchiはほぼ聴かれず、聴かれた場合は急性増悪らしい。Ralesは肺線維症や心不全を示唆する。努力呼気の時間が延長する所見も重要。95例のケースシリーズで、努力呼気に6秒以上有する症例は、FEV1/FVCが0.65未満であることについて、感度81%、特異度100%であった。
- パルスオキシメトリで酸素化チェック。CTは必須ではないが、気管支拡張症や肺線維症が見つかることがある。α1アンチトリプシン欠損のスクリーニングは必要。
- 低線量CTによる癌のスクリーニングは、全死亡を6.7%、肺癌死亡を20%減らす(55-80歳の30 pack-year以上の喫煙歴のある患者で、現喫煙または15年以内の禁煙、他の疾患で終末期にない患者。CT vs radiographic screeningで、1000人年における肺癌死亡が2.47 vs 3.09)。
- COPDでは肺癌リスクが高い。X線で気腫のある患者では、年齢・喫煙状況でマッチさせたコントロールと比較し、偶発的に画像で発見された肺結節が肺癌であるRRが3.3倍であった。
Prognosis and Risk Stratification
- 入院を要するCOPD増悪(severe exacerbation)が一回あると、将来のsevere exacerbationのリスクがRR 1.71。死亡リスクはage、dyspnea (mMRC scale)、airflow obstruction (FEV1)のADO indexで予想する。
- body mass (BMI≦21)、obstruction (FEV1)、dyspnea (mMRC)、exercise (6分間歩行テスト)を利用したBODE indexも有用。
Approach to Treatment
- COPDの治療によって、症状の改善と増悪リスクの減少が可能。治療内容は、症状、増悪リスク、肺機能の重症度による。
- 行動療法、薬物治療による禁煙は効果的で、毎回の外来でencourageされるべき。毎年のインフルエンザワクチンはCOPD増悪を減らす。肺炎球菌ワクチンは、Centers for Disease Prevention and Control guidelinesでPPSV-23がすべてのCOPD患者とcurrent smokersに対してサポートされている。PCV-13は65歳以上のすべてのCOPD患者、若年でもfrailtyがあるか全身ステロイドを有する患者には推奨されている。
Bronchodilators
- β2アゴニストは気道平滑筋細胞のβ2アドレナリン受容体に結合し、気管支拡張を促し、ciliary beat frequencyを増加させる。ムスカリンアンタゴニストはM1/M3ムスカリン受容体をブロックし、parasympatheticな気管支収縮を抑制し、goblet cellの粘液産生を抑える。内服薬もあるが、吸入薬が効果の面でも副作用の面でも優れている。
- 短時間作用型β2アゴニスト(SABAs)のalbuterolとlevalbuterolと、短時間作用型ムスカリンアンタゴニスト(SAMA)のipratropiumは、症状やactivity-specific dyspneaの少ない患者にas-neededで用いられることがあるが、増悪の既往がある患者や、持続する症状のある患者では、定期使用は勧められない。週に2-3回以上、SABA/SAMAを使う患者では、長時間作用型の気管支拡張薬を用いるべきである。
- symptom burdenが重い患者(mMRC≧2、CAT≧10)、増悪既往、FEV1が予測値の60%未満の患者では、長時間作用型気管支拡張薬を用いる。LABAのformoterol、vilanterol、olodaterol、indacaterol、arformoterol、LAMAのtiotropium、umeclidinium、glycopyrrolate、aclidinium、revefenacinは症状スコアを改善させ、増悪リスクを低下させる。
- LAMAはLABAに対して増悪リスクRRが0.86と、単剤では最も効果的と考えられている。
- LABA+LAMAの合剤は、単剤と比較し肺機能(80mL)、症状スコア改善(SGRQスコア2.3点低下)、増悪リスク13%低下など効果がある。症状が重い、または増悪リスクがある場合は合剤で開始するのがよいだろう。
Inhaled Corticosteroids
- LABA/LAMAにICSを加えることで、肺機能の改善と増悪リスクの低下が得られる。3つの試験で、増悪リスクRRが0.75 (IMPACT)、0.85 (TRIBUTE)、0.48 (KRONOS)となった。ただしICSを加えると、細菌性肺炎のリスクが1.57倍になる。
- 血中好酸球値をみると、ICS使用のベネフィットの大きい患者を選択できるかもしれない。上記3つの試験のサブグループ解析でも好酸球が多い(150cells/µLまたはWBCの2%以上)で区切ると、ICSの効果が優位によかった。
- IMPACT trialでは、ICSを加えた群で、100人年あたり増悪が30減った。血中好酸球が150以上の群では、これが44の減少だったが、150未満群では12の減少だった。一方、肺炎は100人年あたり3.6増えた。
- LABA/LAMAにICSを加えた場合の後方視的研究で、血中好酸球<100ではICSを加えても症状スコア、FEV1、増悪リスクは改善しなかったが、100以上では改善した。300以上でより改善した。
- ICSの中止は、ICS開始後少なくとも2年経過し、この間moderateからsevereの増悪を起こしていない患者、もしくはそもそもICS使用が不適当な患者で考える。WISDOM trialでは重度の閉塞性障害(FEV1<予測値の50%)で過去1年に1回以上の増悪を起こしている患者において、3剤継続vs ICS中止群に分けて検討。増悪頻度は両者で有意差なし。Post hoc解析で、ICS中止群において、好酸球2%以上の患者では、それよりも低い患者よりも増悪リスクが22%高かった。この結果は前向き研究のSUNSET trialでも認められた。
Variety of Compounds and Devices Within Drug Classes
- この2 decadesの間に、いくつもの薬理学的なcompoundsやユニークなデリバリーシステムが登場した。異なる製剤についてFEV1を比較したものはあるが、長期でhead-to-headで比較した研究はない。キットの形状、コスト、添加物、患者の希望などによって処方薬を考慮する。ある薬剤・デバイスでコントロールが付かなくても、他のものに変えてうまくいくこともある。
- アドヒアランスを「正しい手法で」「決められた時刻に吸入できる」回数が全体の80%以上と定義すると、アドヒアランスを守れているのは6%という数値もある。良好なアドヒアランスは治療効果、増悪による入院の減少、サバイバルを改善する。
- 吸入デバイスはpressurized metered dose inhalers、dry powder inhalers、soft mist inhalersの3つがある。臨床医は、吸入手技のアセスメントとトレーニングを提供する。ウェブによる手技のサポートや専用アプリケーションもある。
- 定量式は、吸気と薬物の噴出ボタンを押すタイミングを合わせる必要がある。ドライパウダーは吸入気によって薬物が吸い込まれる。ソフトミスとはPMDIよりも作動させるのがless sensitiveだが、より熟練が必要。メタアナラシスでは、PMDIのエラー率が86.8%、ドライパウダーは60.9%。正しい吸入手技をマスターさせるのに、PMDIは8分、ドライパウダーは5分を要した。ドライパウダーはより速い吸入が必要(>40-60 L/min;PMDIは>20 L/min)。
酸素療法
- 酸素療法は難治性の低酸素血症(SpO2 <89% or PaO2 ≦55 mm Hg)を有する患者において、サバイバルを改善させる。右心不全または赤血球増多を伴う患者では、PaO2 59以下でベネフィットがあるかもしれない。運動時のみ低酸素血症を有する患者は、酸素によって労作時呼吸困難が改善しうるが、サバイバルやその他のベネフィットは得られない。睡眠時無呼吸がなく、non-hypercapnicの患者においてisolated nocturnal hypoxemia (SpO2 ≦88が夜間に5分以上)の治療にベネフィットがあるかどうかは不明。
ペニシリンアレルギーの評価と対応―Review
Evaluation and Management of Penicillin Allergy: A Review
Shenoy ES, et al. JAMA 2019;321(2):188-99
●抗菌薬投与の多くが不適切な使用であり、耐性やClostridium difficile(CD)感染症を含む副作用の原因となる。WHO、CDC、President’s Council of Advisors on Science and Technology、President’s Advisory Council on Combating Antibiotic Resistant Bacteriaはすべて、不適切な抗菌薬投与を削減するために声明を出し、公衆衛生と患者安全のための取り組みの重要さをunderscoreしてきた。
●抗菌薬選択にあたって薬物アレルギーを考慮するが、ペニシリンアレルギーは重要である。アメリカ国内では3200万人がペニシリンアレルギーとdocumentされている。しかしながら、アナフィラキシーの原因となる真のIgE-mediatedのアレルギーの頻度は不明で、アレルギーがあるとラベルされた人の95%以上は、ペニシリンにtolerantと考えられている。こういった患者の多くで、本当にアレルギーがあるのか十分検討されない。ペニシリンアレルギーの疫学、臨床、ペニシリンアレルギーの有無の評価方法をレビューする。
Methods
●AAAAI、IDSA、SHEAが執筆に協力した。文献はPubmedを用いて、2005年1月1日から2018年9月30日までの英文論文を検索した。検索ワードは、ペニシリン、βラクタム、抗菌薬……。関連するAAAAI、IDSA、SHEAのガイドラインも参照された。
Epidemiology
●ペニシリンは過敏性反応(hypersensitivity reaction)をよく起こすとされるが、これはペニシリンが頻用されること、感染症と関連した薬剤の反応(EBウイルス感染時のアミノペニシリン投与による皮疹など)があることによる。ペニシリン投与の0.5-2.0%で過敏性反応に矛盾しない何らかの所見がみられる。皮疹は最も多いが、その多くは非アレルギー性である。IgE-mediatedのペニシリンアレルギーは減少傾向にあり、もしかすると非経口のペニシリン投与の頻度が減っているからかもしれない。UKで1972-2007年まで、経口アモキシシリンを投与された1億人中、アモキシシリンによるアナフィラキシーでの死亡は1件だけ確認されたという報告がある。
●ペニシリンアレルギーであるとreportされた患者の多くは、electronic health record (EHR)に詳細な反応を記載されていない。「Unknown」がEHRにドキュメントされる最も頻度の多い反応で(26%)、ほかに皮疹38%、hives18%、血管浮腫9%、消化管upset6%、アナフィラキシー5%、かゆみ5%など。
●反応が臓器障害、もしくはsevere cutaneous adverse reactions (SCAR)に該当するblistering rash、その他溶血性貧血、腎炎、肝炎、発熱、関節痛などでなければ、何らかのアレルギー評価法が必要になる。重篤なペニシリンアレルギーを呈したことのない患者の95%以上がペニシリンにtolerantである。というのも、(1)ペニシリンの過敏性反応で最も多く報告されるのは遅発性のrashで、これはtype IVのアレルギーであり、再暴露で再び出ることも出ないこともある、(2)IgE-mediatedのペニシリンアレルギーは時間とともになくなることがあり、80%以上の患者では10年後にはtolerantになる、(3)多くの患者はアレルギーではなく、例えば合併したウイルス感染症による皮疹であることも多い。
Clinical Consequences
●治療薬選択について:βラクタム、特にペニシリンとセファロスポリンは多くの感染症で用いられ、アレルギーがあるとラベルされてしまうと、代替薬を使われる。例えばMSSAでバンコマイシンを使ったり、グラム陰性菌菌血症でセファロスポリンを使わなかったりといった対応である。
●抗菌薬予防投与について:歯科治療時の心内膜炎予防ではアモキシシリン、手術部位感染(SSI)予防の周術期抗菌薬予防投与ではセファゾリンがよく用いられる。βラクタム以外の抗菌薬による周術期予防投与はSSIのリスクを上昇させるという報告がある。
●ペニシリンアレルギーがあると、広域抗菌薬を投与されやすく、CD感染症、MRSA、VREのリスクを上昇させる。ペニシリンアレルギーの評価を行い、可能であれば広域抗菌薬からより狭域の抗菌薬に変更することで、耐性菌のリスクを下げるであろう(臨床的なデータはないが)。
●ペニシリンアレルギーは医療コストを増加させる。ペニシリンアレルギーの評価を行い、アレルギーがあるというラベルをはがせれば、より安い抗菌薬を用いることにつながる。といっても、ペニシリンアレルギーの評価をきちんと行うことが、医療費の削減につながるというデータはまだない。
●ペニシリン代替薬による副作用の問題もある。バンコマイシンによる腎障害、DRESS症候群、クリンダマイシンやフルオロキノロンによるCD感染症など。
Methods for Clinical Evaluation of Reported Penicillin Allergy
●アレルギーが出たという病歴を正確に把握することが重要である。EHRにおいて詳細にデータを記載されている患者ほど、βラクタムをより多く投与されているというデータもある。効果的な病歴聴取の手順、統一されたリスク評価法はない。サプリメント2にツールキットを載せている。
●薬剤に対する過敏性反応はGell and Coombs classificationで分類される。薬剤による皮疹には3つのカテゴリーがあることを理解するとよい。(1)IgE-mediatedの皮膚反応(蕁麻疹など)、(2)良性のT cell-mediatedの皮膚反応、(3)SCAR(Figure 1)。
●SCARに矛盾がなければ、溶血性貧血、臓器障害(急性間質性腎炎など)、薬剤熱の有無などによって、リスクの層別化を行う(Table 3)。これを見て、そのまま被疑薬を投与してもよいか、皮膚テストやチャレンジテストを行うか評価する。蕁麻疹をbenign rashと区別するのは難しいことが多く、nonsevere cutaneous eruptionsのリスクをmoderateと評価するのが妥当かもしれない。リスクがlowとなっても、全身状態が安定しないとき、妊婦などでは、少なくともmoderate以上と見積もるのがよいだろう。
●薬剤アレルギーの既往歴がある患者はない患者よりも過敏性反応が出現するリスクが高い。βラクタムによる何らかの反応が出る頻度は、ベースラインで2.0%。ペニシリンアレルギーの既往歴がある患者では、チャレンジテストの際にプラセボに反応することがある=nocebo effect。これはチャレンジテストを行った患者の10%に出るという報告がある。慢性蕁麻疹のある患者では、免疫学的なペニシリン過敏性のリスクは上がらない。
・low-riskの対応
●ペニシリンアレルギーのlow-riskとは、①アレルギーとは限らない単独の症状(消化管症状のみなど)、②家族歴のみ、③pruritus without rash、④昔(10年以上前)の詳細不明の反応。ペニシリンアレルギーとドキュメントされている人のほとんどはlow-riskにあたる。①②の患者は、患者が希望すれば観察下にアモキシシリンを投与、③④の患者では、原則観察しながらアモキシシリンを投与する。
●チャレンジテストを行う際には、十分なインフォームドコンセントと緊急処置の用意が必要である(Figure 2) 。
●アレルギーの専門家はIgE-mediatedの有無を確認するためにチャレンジテストを行うことがある。ペニシリンアレルギーについては、250mgのアモキシシリンを投与し、1時間経過を見ればペニシリンtoleranceを示せる。専門家によっては、アモキシシリン投与量は治療量と同等の500mgにすべきとしている。アモキシシリンに対してtoleranceを示せれば、将来ペニシリン系抗菌薬をすべて使用できる。アミノペニシリン(アンピシリン、アモキシシリン)に対する選択的なアレルギーもあるため、ペニシリンによるチャレンジテストは勧められない。
●402人の若年軍人でペニシリンアレルギーがあるとreportされた患者にチャレンジテストを行わったところ、真のペニシリンアレルギーがあると証明されたのは、1.5%であった。別の研究で2.6%というデータもある。
・moderate-riskの場合
●蕁麻疹やその他のpruritic rashes、IgE-mediatedに特徴的な反応が出ているが、アナフィラクティックな反応がないときはmoderateである。妊婦や状態が悪い患者ではhigh-riskと考えたほうがよい。
●ペニシリン皮膚テストを考慮する。担当する医師・看護師には十分な知識とトレーニングが必要である。州によっては薬剤師も行えるところがある。テストはstep-wise skin-based evaluationを用いて行い、薬剤が皮膚にスクラッチまたは皮内注射されたあと15分後の結果を解釈する(supplement)。皮膚テストで陽性ならチャレンジテストは行うべきでない。皮膚テストの陰性的中率は95%以上であり、内服アモキシシリンのチャレンジテストと組み合わせれば100%に近づく。
・high-riskの場合
●アナフィラキシーを含めhigh-risk反応を起こしたことのある患者、皮膚テストが陽性、繰り返すペニシリンへの反応、複数のβラクタム薬へのhypersensitivityの既往がある場合は、アレルギーの専門家により評価されるべきである。急いでペニシリン薬を使いたい場合には、脱感作desensitizationが有効かもしれない。
●脱感作は重症のhypersensitivityを起こしたことがあるものの、その薬剤が必要と考えられる患者に考慮される。あるいは皮膚テストができない患者、全身状態がよくなくアナフィラキシーを起こしたくない患者、皮膚テストが解釈不能であった患者でも。脱感作はペニシリンが他薬剤よりも有用であるときに考慮する。
(脱感作の詳細は記載なし)
Other β-Lactams and Cross-reactivity
●セファロスポリンアレルギーはUSでも増えており、2%の患者でアレルギーがあるとリポートされる。周術期に特に問題となる。カルバペネム、モノバクタムのアレルギーはuncommonである。
●ペニシリンとセファロスポリンの交差反応は2%に起きる。以前の報告8%よりは少ないとされる。ペニシリンでアナフィラキシーを起こしたことのあるような患者では、セファロスポリンに対しても40%の交差反応を示すが、これはほぼアミノセファロスポリン(側鎖R1グループが同じ)に限られる。セファゾリンはユニークな側鎖を持っており、ペニシリンへの交差反応はvery low。ペニシリンとカルバペネムの交差反応は1%未満、モノバクタムとは交差反応はない。
●ペニシリンアレルギーがあるとリポートされている患者でβラクタムを使えるかどうか判定するアルゴリズムもあるが、皮膚テスト、チャレンジテストを行って、ペニシリンアレルギーがあるかどうか調べるのが最もシンプルな手法である。ペニシリンアレルギーの証拠がないなら、交差反応が起きる可能性はirrelevantと考えてよい。
Implementation Across the Care Continuum, and Special Populations
●ペニシリンアレルギーがあるかどうか、抗菌薬を使いたいタイミングにおいてだけでなく、それ以外の日常的なケアの間にも検討すべきである。
●年間2億6000万コースの抗菌薬投与が救急現場で行われている。全ての救急患者の10%は抗菌薬投与を受け、このうち61%は広域抗菌薬である。歯科医は年間2500万件の抗菌薬を投与している。救急現場での抗菌薬スチュワードシップで重要なことは、不必要な抗菌薬投与を減らすことと、抗菌薬選択を改善することである。救急現場は、ペニシリンアレルギーを評価するのによい機会である。重篤でない患者も多く、抗菌薬投与を必要としない患者も多いからである。
●急性期病棟患者の半数以上が抗菌薬を投与される。ペニシリン皮膚テストプログラムを行うことで、より狭域の抗菌薬を選択できるかもしれない。入院期間の制限や、ほかの検査の都合でペニシリン皮膚テストを行えない場合は、graded challengeを考慮してもよい(supplement 2)。この試験の後に、ペニシリンアレルギー評価に進むことで、ペニシリンアレルギーがあるというラベルを取り除けるかもしれない。
●術前抗菌薬はセファゾリンがよく用いられるが、ペニシリンアレルギーがあるとリポートされると、クリンダマイシンやバンコマイシンなどの代替薬が用いられる。これらはSSI予防などの観点から劣り、CD感染症のリスクも上げるかもしれない。バンコマイシンの場合は投与時間の制限もあり、十分な組織濃度が獲得できないかもしれない。300人のlowまたはmoderate-riskのペニシリンアレルギー既往の患者にセファロスポリン(多くがセファゾリン)を投与したところ、1人だけが過敏性反応と疑われる反応を起こした。
●小児に多い中耳炎や咽頭炎ではペニシリンがよく用いられる。広域抗菌薬を用いても副作用が多くベネフィットもない。小児の場合は、ペニシリンへの過敏性反応があったとされたときから、それほど時間が経っていないが、多くはアレルギーではなく、感染症による皮疹であったり、感染症と薬剤の相互作用による皮疹だったりするのが普通である。2つの研究では、小児において、アモキシシリンチャレンジを行われた患者の94-100%はペニシリンtolerantであった。
●妊娠中の無症候性細菌尿・尿路感染では、アモキシシリン・セファレキシンが1st lineである。ペニシリン+アミノグリコシドは絨毛膜羊膜炎でよく用いられる。妊娠中の梅毒でもペニシリンが使われる。ペニシリンアレルギーがあるというラベルは、帝王切開になるリスク、帝王切開後の創トラブル、入院期間延長のリスクを挙げる。皮膚テストは安全であるが、妊娠中に行われることは少ない。予定帝王切開、B群溶連菌定着のある妊婦では考慮してもよい。
●長期間ケア施設にいる高齢者の50-80%が年間1コース以上の抗菌薬投与を受ける。ペニシリンアレルギーがあるとリポートされる割合は年齢とともに上昇する。高齢者ではペニシリンの代替薬で副作用が出る人も増える。CD感染症のリスクのほか、高齢者でもよく用いられるフルオロキノロンは、ワーファリン含め多くの薬剤と相互作用をきたす。
●担癌患者は予防および治療のため、その他の患者よりも多くの抗菌薬を投与される。また耐性菌やCD感染症などの合併症を起こしやすい。担癌患者のペニシリンアレルギーを正確に把握することは、length of stayなどのアウトカムを改善する可能性がある。抗がん治療を行っている患者でも皮膚テストは可能だが、nonreactive ヒスタミンの可能性が上がる。
●βラクタム薬は梅毒、淋菌治療の1st-lineである。性感染症クリニックを受診した患者の15%でペニシリンアレルギーがあるとリポートしたデータがある。多くの性感染症クリニックでは設備の点からβラクタム皮膚テストができないだろう。十分な治療が可能になるよう、スタッフの観察下で抗菌薬を投与することを進めるガイドラインもある。
Management of Drug Challenge Reactions
●チャレンジテストの反応としては、主観的な症状と、マイナーな皮膚反応(蕁麻疹や紅斑)である。軽い症状だけの場合は経過観察(Figure 3)、明らかな皮膚反応の場合は経過観察しつつ、必要なら抗ヒスタミン薬の投与を行う。びまん性の蕁麻疹ならアドレナリンも使用する。まれだが(<1 in 500)、アナフィラキシーを起こすかもしれない。アナフィラキシーでは症状、皮疹のほか、臓器障害が出現する。喘鳴、呼吸困難、咳、腹痛、下痢、嘔気嘔吐など。
After Negative Penicillin Allergy Evaluations
●アモキシシリンチャレンジでtolerateの場合、ペニシリンアレルギーがあるとのカルテ記録は消去されるべきである。患者も自分がペニシリンアレルギーはなく、ペニシリンが投与されてもhypersensitivity反応が出るリスクは高くならないことを教育されるべきである。財布に入るカードや、スマホのアプリケーションで、アレルギー情報を管理するよう勧める医療機関もある。アモキシシリンチャレンジ陰性はIgE-mediatedアレルギーをほぼ否定する。ただしチャレンジ陰性でも、軽微なrashなどは他の患者と同じように出うる。こうした軽微なものまで否定するには、比較的長い期間チャレンジテストを行うことが必要だが、抗菌薬適正使用の観点からは不適切である。
●電子記録(EHRs)には大量のアレルギー情報の入力が可能である。アレルゲン、反応とそのタイプ、日付、その他コメント。多くの記録はvagueで80%がアレルギーの詳細が記録されていない。医療者は詳細を記述するよう努める。
●ペニシリンにtolerateした場合はアレルギーありとの記録は抹消されるか、詳細をコメントされるべきである。例えばペニシリン皮膚テストが陽性、セファレキシンにtolerate、など。せっかくチャレンジテストなどを行っても記録に残さなければメリットがなくなってしまう。テストされた5人に1人で、アレルギー記録が訂正されないというデータがある。
●ペニシリンアレルギーの評価を行うことで、適切な抗菌薬選択ができるようになる。CDCや多くの学会でテストを推奨している。チャレンジテストの重要性は認識されているが、多くの臨床家はどのように実施すべきか知らない。実施の障害として、臨床家の知識とcomfortが知られている。専門家による教育、専門家の協力が必要である。