閉塞性睡眠時無呼吸の症状・質問票
閉塞性睡眠時無呼吸(obstructive sleep apnea:OSA)の自覚/他覚症状
●日中の眠気、睡眠中のいびき/窒息(choking)。窒息や喘ぎ(gasping)は特異度が高い(JAMA 2013;310:731)。OSAの眠気はただの疲労とは異なり、起きていられない眠さ。
●重症例では夜間頻尿、GERD、睡眠中の咽頭乾燥感、せき込み、寝返り、頸部や肩の痛みなど。
●ベッドパートナーによるいびき、喘ぎ、呼吸中断の指摘。
●居眠り、うっかりミス、運転中の事故。
質問票/スコア表
●STOP-Bang questionnaire(Chest 2016;149:631)
全身麻酔対象者のOSA存在を評価するもの。
0-2点:low 3-4点:moderate 5-8点:high
Snoring 隣の部屋で聞こえる。ベッドパートナーに小突かれるような。
Tired 日中の眠気
Observed 呼吸が止まっていることを誰かに指摘される
Pressure 高血圧があるか
Body Mass Index 35以上
Age 50歳以上
Neck size 喉ぼとけの高さで周囲径が40cm(16インチ)以上
Gender 男性
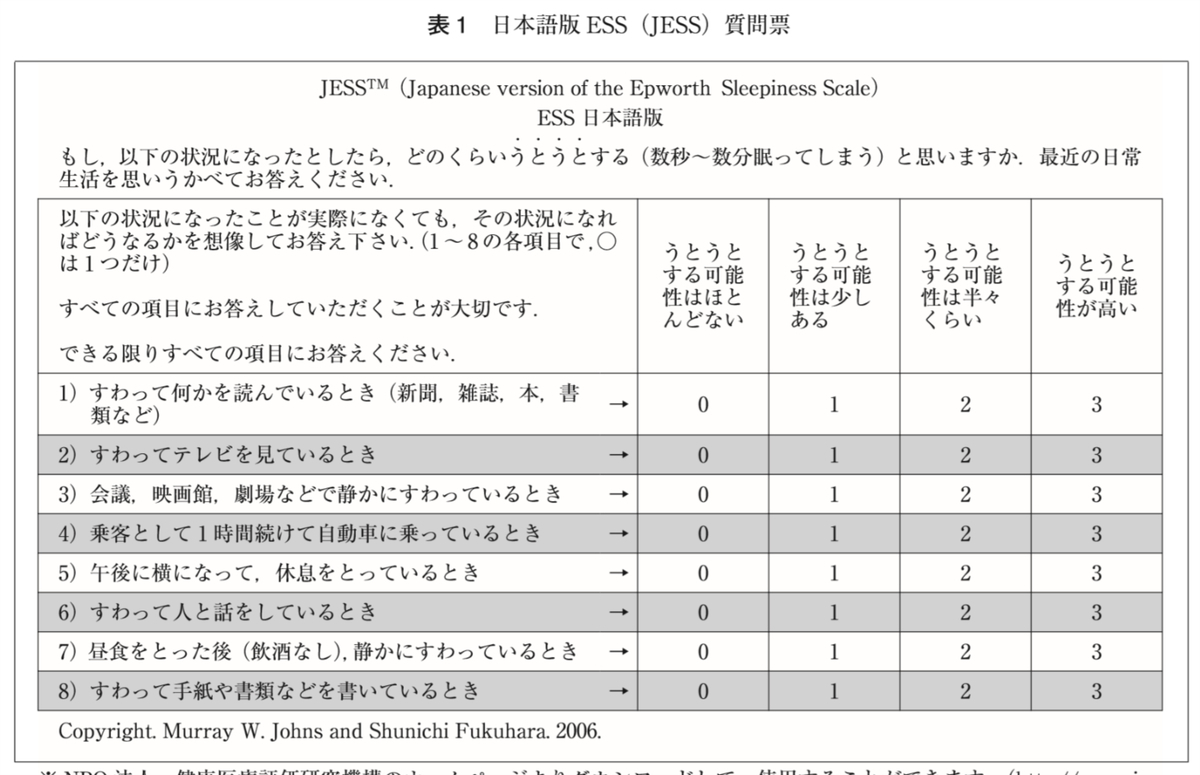
●エプワース眠気尺度(Epworth Sleeping Scale:ESS)
(日本語版 日呼吸会誌2006;44:896)
0-24点で表される。11点以上は高いスコアと見なされる。ナルコレプシーなどにも。
閉塞性睡眠時呼吸の診断・ポリソムノグラフィー
閉塞性睡眠時無呼吸(obstructive sleep apnea:OSA)について
診断基準
●日本独自のものはない。以下のCPAPの保険適応基準があるのみ。
1-3のすべて。無呼吸低呼吸指数(AHI)が40以上なら2だけでよい。
1 AHIが20以上
2 日中の傾眠・起床時頭痛など自覚症状が強く、日常生活に支障あり
3 ポリソムノグラフィー(PSG)で頻回の睡眠時無呼吸のため睡眠の分断化や深睡眠の減少がみられ、CPAPにより改善する
●ICSD-3の基準(AかつB、またはC単独)
A ①眠気・疲労等の症状、②呼吸停止や喘ぎとともに覚醒、③いびきや呼吸中断を指摘される、④高血圧・気分障害・認知機能障害・冠動脈疾患・脳卒中・鬱血性心不全・心房細動・2型糖尿病のいずれかがある、の4項目のうち1つ以上。
B ポリソムノグラフィーまたは簡易モニターで、1時間あたり5回以上の閉塞性優位な呼吸イベント
C ポリソムノグラフィーまたは簡易モニターで、1時間あたり15回以上の閉塞性優位な呼吸イベント
※閉塞性優位な呼吸イベント:閉塞性あるいは混合性無呼吸・低呼吸、呼吸努力関連覚醒(RERA)
重症度
AHI 5以上 OSAあり
AHI 5以上15未満 軽症
AHI 15以上30未満 中等症
AHI 30以上 重症
※CPAPの保険適応とはずれがある。上記の診断基準参照。
検査について
●ポリソムノグラフィー(polysomnography:PSG)と簡易モニターがある
●PSGはOSA、中枢性無呼吸症候群、睡眠関連低換気症候群の診断の標準検査。
●簡易モニターはOSAの疑いが強い患者について、簡易的に行う検査。簡易モニターを指して在宅睡眠時無呼吸検査(home sleep apnea test:HSAT)、検査施設外睡眠検査(out of center sleep testing:OCST)などとも呼ぶ。
●PSGでは脳波を測定するため睡眠時間の計測が正確である。簡易モニターでは検査記録時間を睡眠時間と推定して無呼吸・低呼吸をカウントするため、過小評価されやすい。
PSGで判定できる項目
●無呼吸、低呼吸、呼吸努力関連覚醒(respiratory effort related arousal:RERA)
●無呼吸の定義
・口鼻温度センサーで最大信号の振れがイベント前のベースラインから90%以上低下した状態が10秒以上持続
・無呼吸時間すべてで呼吸努力が継続していれば閉塞性、呼吸努力がなければ中枢性、最初は努力がなく後半にあれば混合性。
●低呼吸の定義
・鼻圧で最大信号の振れがイベント前のベースラインから30%以上低下した状態が10秒以上持続
・酸素飽和度がベースラインより3%以上低下または覚醒反応あり。(標準)
・酸素飽和度がベースラインより4%以上低下。覚醒反応問わず。(代替)
・イベント中のいびき、吸気時の鼻圧の気流信号の平坦化、胸腹の奇異性運動のいずれかがあれば閉塞性低呼吸。なければ中枢性低呼吸。
●RERAの定義
・呼吸努力の増加または鼻圧による吸気部分の平坦化が10秒以上あり、無呼吸/低呼吸には該当せず、睡眠から覚醒反応を生じたもの。
●無呼吸低呼吸指数(AHI) =(無呼吸+低呼吸)/睡眠時間 [/h]
●呼吸障害指数(RDI) =(無呼吸+低呼吸+RERA)/睡眠時間 [/h]
抗リウマチ薬(生物学的製剤)一覧
【】内は標的
【TNFα】
インフリキシマブ レミケード キメラ
適:RA、クローン、ベーチェットによる網膜ぶどう膜炎
尋常性乾癬、関節症性乾癬、膿疱性乾癬、強直性脊椎炎
エタネルセプト エンブレル TNFα受容体とIgGのFcの融合タンパク
適:RA、若年性特発性関節炎
アダリムマブ ヒュミラ ヒト抗体
適:RA、若年性特発性関節炎、強直性脊椎炎
尋常性乾癬、関節症性乾癬、膿疱性乾癬、クローン病、潰瘍性大腸炎、ぶどう膜炎
ゴリムマブ シンポニー ヒト抗体
適:RA、潰瘍性大腸炎
セルトリズマブペゴル シムジア ヒト化Fab
適:RA
【IL-6】
トシリズマブ アクテムラ ヒト化抗体
適:RA、高安、巨細胞性動脈炎、若年性特発性関節炎、キャッスルマン病
サリルマブ ケブザラ ヒト抗体
適:RA
【CD80/CD86】
アバタセプト オレンシア CTLA-4(T細胞のCD28の類似タンパク)製剤
適:RA、若年性特発性関節炎
※関節リウマチ適応なし
【IL-1】
カナキヌマブ イラリス
適:クリオピリン関連周期性症候群、抗IgD症候群
TNF受容体関連周期性症候群、家族性地中海熱、若年性特発性関節炎
参考:今日の治療薬2019
死亡診断書記入マニュアルを読んで
平成31年版の死亡診断書(死体検案書)記入マニュアルを読んで感じたこと。
特にことわりがない引用は記入マニュアルからの引用です。また、厚労省通知「医師による異状死体の届け出の徹底について」および厚労省事務連絡「「医師による異状死体の届け出の徹底について」に関する質疑応答集(Q&A)について」からも引用しています。
1 死亡診断書(死体検案書)の意義
死亡診断書(死体検案書)は2つの大きな意義を持っています。
① 人間の死亡を医学的・法律的に証明する。
死亡診断書(死体検案書)は、人の死亡に関する厳粛な医学的・法律的証明であり、 死亡者本人の死亡に至るまでの過程を可能な限り詳細に論理的に表すものです。
したがって、死亡診断書(死体検案書)の作成に当たっては、死亡に関する医学的、 客観的な事実を正確に記入します。
② 我が国の死因統計作成の資料となる。
死因統計は国民の保健・医療・福祉に関する行政の重要な基礎資料として役立つとともに、医学研究をはじめとした各分野においても貴重な資料となっています。
厚生労働省では、我が国の基幹統計である人口動態統計として公表しています。
事件・事故や災害のニュースで「心肺停止」という言葉をよく耳にします。明らかに死亡している状態(白骨化している、腐乱している、ばらばらになっているなど)はともかく、ぱっと見ただけでは亡くなっているのかどうか判然としない場合、正確性を期して、あるいは責任を回避する意味で、「心肺停止」を使用するのは妥当かと思います。
「死亡」を含め、ある人が何らかの病状であるかどうか判断する作業を「診断」と呼んでいますが、「診断」ができるのは医師のみだからです。(医師法17条)
「診断」を記載した書類を「診断書」と呼び、医師には(求めがあれば)診断書を作成する義務があります。(医師法19条)
第十七条 医師でなければ、医業をなしてはならない。第十九条 2 診察若しくは検案をし、又は出産に立ち会つた医師は、診断書若しくは検案書又は出生証明書若しくは死産証書の交付の求があつた場合には、正当の事由がなければ、これを拒んではならない。
2 死亡診断書と死体検案書の使い分け
医師は、「自らの診療管理下にある患者が、生前に診療していた傷病に関連して死亡したと認める場合」には「死亡診断書」を、それ以外の場合には「死体検案書」を交付してください。
交付すべき書類が「死亡診断書」であるか「死体検案書」であるかを問わず、異状を認める場合には、所轄警察署に届け出てください。その際は、捜査機関による検視等の結果も踏まえた上で、死亡診断書もしくは死体検案書を交付してください。
普通の医者は「自らの診療管理下にある患者が、生前に診療していた傷病に関連して死亡したと認める場合」以外の場合に遭遇することはあまりないと思います。
事件・事故、災害、明らかに死亡している状態(白骨化している、腐乱している、ばらばらになっているなど)などが当てはまるでしょうが、こういうときは嫌でも警察の方々が介入しますから、自分ひとりの判断で書類を作ることはありえません。
医学的観点からいえば「死亡」と見なされるが、明らかに死亡している(白骨化、腐乱、ばらばら)とまでは言えないときは難しいです。こういう場合、医者が「この人は死亡している!」と宣言するまでは一応「生きている」と判断するのも妥当なわけですから、その間になんやかんやと検査して、例えば「大動脈瘤破裂でした」などと診断を付け、それ(生前に診療していた傷病)に関連して死亡したと医者が認めれば、(検案書ではなく)死亡診断書を書ける。
いい加減とは言いませんが、医者が自身の良心と見識に基づいて、ある程度自由に、勝手に判断できる、というかそう判断せざるをえない。
例えば朝起きたら冷たくなっていた患者について、死因がわからない、判断できないという事態がありえます。これは死体検案書を書く条件そのものです。そしてそういう場合、往々にして警察に届け出られます。
ただしマニュアルにもある通り、診断書か検案書かの判断と、警察に届け出るか否かの判断は別物です。医師法では「異状」があると認めたときは届け出なければならないと義務付けられているのですが……
第二十一条 医師は、死体又は妊娠四月以上の死産児を検案して異状があると認めたときは、二十四時間以内に所轄警察署に届け出なければならない。
ここがよくわからない。
「死体」を「検案」して「異状」があれば、というのは(死亡診断書ではなく)死体検案書を交付すべき状況が念頭にあるように思われる。
なぜなら死亡診断書を書くというのは、疾患の診療→疾患の悪化→死亡というシークエンスを、医者が把握しているときに可能なわけで、ここに「検案」が入り込む余地がないからです。逆に、このシークエンスを把握できていないときは死亡診断書は書けず、死体検案書を書かなければならない。死体検案書を書こうと検案をした際に、異状があると思えば警察に届け出る、異状があると思わなければ届け出ない。
死亡診断書を書いたものの、例えば犯罪性があると思ったがために警察に届け出る、というのは、医師法が定めた義務ではなく、あくまで良識ある市民としての義務のように思います。
「検案」とは何か。これはすでに示されています。
田村厚生労働大臣 医師法第二十一条でありますけれども、死体又は死産児、これにつきましては、殺人、傷害致死、さらには死体損壊、堕胎等の犯罪の痕跡をとどめている場合があるわけでありまして、司法上の便宜のために、それらの異状を発見した場合には届出義務、これを課しているわけであります。医師法第二十一条は、医療事故等々を想定しているわけではないわけでありまして、これは法律制定時より変わっておりません。ただ、平成十六年四月十三日、これは最高裁の判決でありますが、都立広尾病院事件でございます。これにおいて、検案というものは医師法二十一条でどういうことかというと、医師が死因等を判定をするために外表を検査することであるということであるわけであります。一方で、これはまさに自分の患者であるかどうかということは問わないということでありますから、自分の患者であっても検案というような対象になるわけであります。さらに、医療事故調査制度に係る検討会、これ平成二十四年十月二十六日でありますけれども、出席者から質問があったため、我が省の担当課長からこのような話がありました。 死体の外表を検査し、異状があると医師が判断した場合には、これは警察署長に届ける必要があると。一連の整理をいたしますと、このような流れの話 でございます。
「外表を検査する」とは「解剖はしない」ということでしょう。いわゆるAIも含まない。ただし外表を検査するといっても「ぱぱっと見て終わりではダメですよ、ちゃんと考えてくださいね」ということは指摘されています。
医師による異状死体の届け出の徹底について(通知)
平成31年2月8日医政医発0208第3号(抄)
医師が死体を検案するに当たっては、死体外表面に異状所見を認めない場合であっても、死体が発見されるに至ったいきさつ、死体発見場所、状況等諸般の事情を考慮し、異状を認める場合には、医師法第21条に基づき、所轄警察署に届け出ること。
平成24年10月26日第8回医療事故に係る調査の仕組み等のあり方に関する検討部会議事録(抄)
中澤構成員 それは、外表を見てということは、外表だけで判断されるということでよろしいわけですね。
田原医事課長 基本的には外表を見て判断するということですけれども、外表を見るときに、そのドクターはいろんな情報を知っている場合もありますので、それを考慮に入れて外表を見られると思います。ここで書かれているのは、あくまでも、検案をして、死体の外表を見て、異状があるという場合に警察署のほうに届け出るということでございます。これは診療関連死であるかないかにかかわらないと考えております。
中澤構成員 そうすると、外表では判断できないものは出さなくていいという考えですか。
田原医事課長 ですから、検案ということ自体が外表を検査するということでございますので、その時点で異状とその検案した医師が判断できるかどうかということだと考えています。
中澤構成員 判断できなければ出さなくていいですね。
田原医事課長 それは、もしそういう判断できないということであれば届出の必要はないということになると思います。
なお一番の問題である「異状とは何か」について、法的な、あるいは国として明確な結論は出ていないようです。日本法医学会が「異状死ガイドライン」を出していますが、あくまで一学会のガイドラインであり、異論も出ています。
「おかしいな」「変だな」「あやしいな」「わからないな」と思ったら異状であるとしてよいと思います。そして異状だからと警察を呼べば、警察のほうでしかるべき対応をしてくれます。かといって何でもかんでも「わからないから」と警察を呼んでいては警察も困りますので、そのあたりの塩梅は経験次第でしょうか。
COPD治療薬一覧

LAMA
スピリーバ チオトロピウム18/5 DPI(吸入用カプセル)/ SMI(レスピマット)1日1回
シーブリ グリコピロニウム50 DPI(吸入用カプセル)1日1回
エクリラ アクリジニウム400 DPI(ジェヌエア)1日2回
エンクラッセ ウメクリジニウム62.5 DPI(エリプタ)1日1回
LABA
セレベント サルメテロール25or50 DPI(ディスカス)1回50・1日2回
オーキシス ホルモテロール9 DPI(タービュヘイラー)1日2回
オンブレス インダカテロール150 DPI(吸入用カプセル)1日1回
ツロブテロール(テープ)
LAMA/LABA
ウルティブロ グリコピロニウム50+インダカテロール110 DPI(吸入用カプセル)1日1回
アノーロ ウメクリジニウム62.5+ビランテロール25 DPI(エリプタ)1日1回
スピオルト チオトロピウム5+オロダテロール5 SMI(レスピマット)1日1回
ビベスピ グリコピロニウム7.2+ホルモテロール4.8 MDI(エアロスフィア) 1回2吸入・1日2回
ICS/LABA
アドエア サルメテロール50(DPI)/25(MDI)+フルチカゾンプロピオン酸エステル250(DPI)/125(MDI) ディスカス250を1回1吸入・1日2回、エアゾール125を1回2吸入・1日2回
シムビコート ホルモテロール4.5+ブデソニド160 1回2吸入・1日2回
レルベア(100のみ) ビランテロール40+フルチカゾンフランカルボン酸エステル100 1回1吸入・1日1回
フルティフォームはCOPDに適応なし
ICS/LAMA/LABA
※気管支喘息に適応なし
テリルジー ウメクリジニウム62.5+ビランテロール25+フルチカゾンフランカルボン酸エステル100 DPI(エリプタ)1日1回
ビレーズトリ グリコピロニウム7.2+ホルモテロール4.8+ブデソニド160 MDI(エアロスフィア)1回2吸入・1日2回
COPD診断と治療のためのガイドライン2018より
増悪予防
・LAMA、LABA、ICSはそれぞれCOPD増悪頻度を20-30%減少させる。
・LAMA(チオトロピウム)はLABA(サルメテロール・インダカテロール)よりも増悪予防効果が高い。LABAはLAMAよりも症状改善しやすい。
・LAMA/LABA(グリコピロニウム+インダカテロール)はLAMA単剤(グリコピロニウム、チオトロピウム)よりも増悪予防効果が高い。
・ICS/LABAはICS単剤、LABA単剤よりも増悪予防効果が高い。
・ICSの長期使用は肺炎のリスクを増大させる。
・LAMA/LABAはICS/LABAよりも増悪頻度、肺炎リスクが低い。
・LAMA/LABAにICSを上乗せしても増悪予防効果はなく、またICS/LAMA/LABAからICSを中止しても増悪頻度は増加しない。ただし事後解析で好酸球が高い症例ではICS上乗せ効果あり。
※現時点での使い方
・まずLAMAを考慮。LAMAが使いにくい患者(特に前立腺肥大や緑内障)ではLABAを考慮。
・LAMA単剤で不十分ならLAMA+LABAを考慮。LAMAが使えないためにLABA単剤を選んだ患者は難しい……LABAの変更? ICS/LABA?
・病歴や好酸球、FENOなどで喘息らしい要素があればICSを。ICS+LAMAでもよいが合剤がないのでふつうはICS/LABAか。
・ICS/LAMA/LABAは簡単には使いにくいのでは?
※日経メディカルの記事で、まずICS/LAMA/LABAを3ヶ月使用し、その後LAMA/LABAに変更するというオピニオンを読んだ。明らかにACOで症状も強ければ選択肢と思われるが、COPDの多くの症例で初期に用いるのは乱暴な気がする。