心房細動合併冠動脈疾患の治療―NEJM 2019 AUGUSTUS trial
「心房細動患者における、急性冠症候群またはPCI後の抗血栓療法」
・triple therapyではなく、抗凝固薬(今回はアピキサバン:エリキュース)+P2Y12阻害薬(9割がクロピドグレル)の2剤で、アスピリン抜きのレジメンがよかろうという報告。
・ベースにP2Y12阻害薬。アピキサバンvsビタミンK拮抗薬、low-doseアスピリンvsプラセボのtwo-by-twoでランダム割付し、6ヶ月観察。出血をprimary outcomeに。
・アスピリンを加えると出血は倍になる。
・アスピリンを加えなくても、虚血イベント(脳卒中、心筋梗塞、ステント血栓症、緊急再灌流)は増えない。ただ個別の項目については数が少なく、パワーの問題かも。やはりMIやステント血栓はプラセボ群で多い傾向。
Antithrombotic Therapy after Acute Coronary Syndrome or PCI in Atrial Fibrillation
Lopes RD, et al. N Engl J Med March 17, 2019
AUGUSTUS trial
【イントロ】
●心房細動患者に経口抗凝固薬を投与すると、脳卒中やその他の心原性塞栓症のリスクが減るが、ステント血栓症の予防にはならないためACSの2次予防の役に立たない。
●抗血小板薬2剤治療(dual antiplatelet therapy: DAPT)は、虚血イベント・ステント血栓症を減らすが、心房細動患者の塞栓症予防にはless effectiveなので抗凝固薬が必要。
●DAPT+抗凝固薬(triple therapy)は出血リスクを上げる。
●ビタミンK拮抗薬(ワルファリン)よりも新規抗凝固薬は出血リスクが低そうだ。
●RE-DUAL PCI trial(NEJM 2017;377:1513;ダビガトラン)とPIONEER AF-PCI trial(NEJM 2016;375:2423;リバロキサバン)は、心房細動があり、かつPCIを受けようとしている患者で、「経口新規抗凝固薬+P2Y12阻害薬」が「ワルファリン+P2Y12阻害薬+アスピリン」よりも出血イベントが少ないことを示した。ただし出血イベント減少が、新規抗凝固薬であったことによるのか、アスピリンがなかったことによるのかを示すようデザインされていなかった。
●本試験(AUGUSTUS trial)は、心房細動&recent ACS患者において、アピキサバンvsビタミンK拮抗薬、low-doseアスピリンvsプラセボ、ベースにP2Y12阻害薬の患者で出血などを比較。
【方法】
●前向き、多施設、two-by-two、RCT。
●対象
・18歳以上
・心房細動(previous, persistent, permanent, paroxismal)に対して経口抗凝固薬を投与されている(予定)。
・P2Y12阻害薬を6ヶ月以上使用(予定;選択する薬剤は臨床医に委ねる)
●除外
・AF以外の疾患に対する抗凝固薬
・重症腎障害
・頭蓋内出血の既往
・recent or plannedのCABG手術
・凝固障害
・出血
・使用する薬剤へのcontraindication
●レジメン
・アピキサバンvsビタミンK拮抗薬(open-label)、low-doseアスピリンvsプラセボ(double-blind)でtwo-by-twoに分ける。
・アピキサバンは年齢・腎機能に応じて、5mg twice dailyか2.5mg twice daily
・ビタミンK拮抗薬はINR 2.0-3.0のコントロール
・アスピリンは81mg
●アウトカム
・6ヶ月観察
・primary outcomeはmajorまたはclinically relevant nonmajor bleeding(ISTHによる)。
・secondary outcomeは「死亡or入院」の複合、「死亡or虚血イベント(脳卒中、心筋梗塞、ステント血栓、緊急再灌流)」の複合
【結果】
●2015年9月から2018年4月。4614人をランダム化。
●ベースライン:Table 1
・70歳くらい、女性3割弱、CHA2DS2-VASc 3.9、HAS-BLED 3
・ランダム化まで6.6日。
・9割はクロピドグレルを選択

●出血アウトカム:Figure 2、Table 2、Table 3
・6ヶ月の出血は、アピキサバン10.5% vs ビタミンK阻害薬14.7%。HR 0.69 (95%CI 0.58-0.81)。
・同じく、アスピリン16.1% vs プラセボ9.0%。HR 1.89 (1.59-2.24)。
・同じく、ビタミンK阻害薬+アスピリン18.7%>アピキサバン+アスピリン>ビタミンK阻害薬+プラセボ>アピキサバン+プラセボ7.3%.


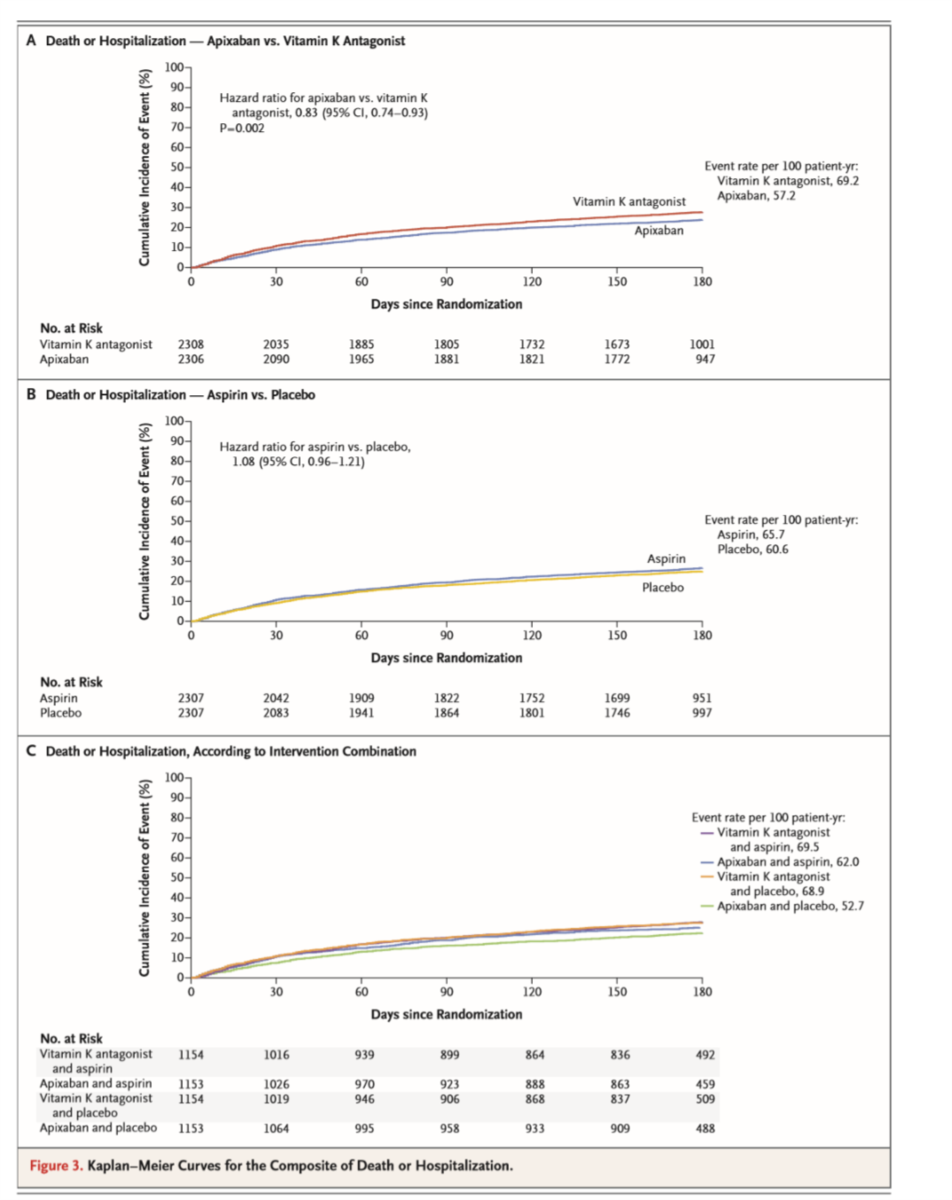
●死亡+入院、死亡+虚血イベント:Table 2、Figure 3、Table 3
・アピキサバンvsビタミンK阻害薬では、死亡+入院も有意差あり(入院の部分の差による)。死亡+虚血イベントは差なし。

・Table 3の後半。左からアピキサバン、ビタミンK阻害薬、アスピリン、プラセボ。
・アピキサバンvsビタミンK阻害薬で入院に差あり。死亡は変わらず。脳卒中は倍くらい違う(有意差あり)。
・アスピリンvsプラセボで有意差のある項目はないが、やはりステント血栓症はプラセボで多い傾向。

【考察】
・WOEST trial(Lancet 2013)では、AF患者のACS/PCIで抗凝固薬+クロピドグレル+アスピリン vs 抗凝固薬+クロピドグレルで1年観察したとき、後者で血栓イベントの増加なしに出血が減ったと報告。ただし小規模であった。
・アスピリンを追加するときは、アスピリン追加による血栓イベントの抑制と、出血イベントの増加をてんびんにかける必要がある。後者のほうが問題になりそうだ。
・本試験は、triple therapyではなく2剤(アピキサバン+クロピドグレル)でよさそうということを示した。これは北アメリカのガイダンス(Circulation 2018;138:527)に合致するが、欧州のガイダンス(Eur Heart J 2018;39:2847)とは反している。
・PCIを受ける患者の5-8%がAFを持っているというデータがある。
【limitation】
・ワルファリンは調整が難しい場合がある。
・less common but important individual ischemic outcomesを検討するようデザインされていない。