梅毒の検査
梅毒の診断は血清学的検査に頼っている。血清学的検査には、「非特異的な脂質抗原に関する検査」と、「梅毒トレポネーマ抗体に関する検査」がある。
非特異的な脂質抗原に関する検査は、非特異的だが(=生物学的偽陽性がある)治療効果判定に利用できる。梅毒トレポネーマ抗体に関する検査は特異的だが、治療によって変化しにくいので治療効果判定には利用できない。
様々な用語があり混乱してしまうが、梅毒診療ガイド(2018年)にならい、本記事中では「非特異的な脂質抗原に関する検査」を指して「RPR」、「梅毒トレポネーマ抗体に関する検査」を指して「梅毒トレポネーマ抗体」という言葉を主に使いたい。
RPR
●lecithin、cardiolipin、cholesterolなどのlipoidal antigensに対する生体の反応をみる検査。次のような用語は同義と考えてよい。
nontreponemal test(NTT;非トレポネーマ検査)
serologic test for syphilis:STS
脂質抗原検査
●検査の手法として、RPR(rapid plasma reagin)、VDRL(Venereal Disease Reference Laboratory)などがある。日本で行われているのはRPRなので、非トレポネーマ検査=RPRと考えてよい。RPRは患者血清中の抗体様物質「レアギン」を検出する。
●RPRの偽陽性は、生物学的偽陽性(biological false positive)として有名である。一部の感染症(HIVなど)、自己免疫疾患、高齢、などによって偽陽性となる(NEJM 2020;382:845)。
●従来RPRは用手的な手法を用いて、抗原抗体反応によって生じる凝集塊が肉眼的に見える検体の最低希釈濃度によって1:32(=32倍に希釈した検体では陽性だが、64倍に希釈した検体では陰性)などと表現されてきた。現在では自動分析機器によって16.0 R.U.などと連続する実測値で表現される場合が多い(Hospitalist 2017;5:553)。
●現在は、原則的に自動機器による測定が推奨される。陽性・陰性のカットオフについては、用手的な手法と自動機器による測定はおおむね同等と考えてよいらしい(梅毒診療ガイド)。
以下、用手的な手法である「RPRカードテスト」の添付文書を参照する。
・RPRカードテストは定性試験と定量試験の両方ができる。
・定性試験では凝集塊を肉眼で見て「陽性」か「陰性」かを判定する。反応の度合いによって結果が(+)、(2+)など半定量的に表現されていても、そこから定量的な値を推定しない。陽性であれば必ず定量試験を行う。
・定量試験では検体を倍数希釈し、凝集塊が陽性となる最も薄い濃度の希釈値を結果とする。
・2期梅毒などで非常に強い反応がある場合に、RPRが逆説的に偽陰性となる現象(プロゾーン現象)が知られる。検体を希釈することで陽性となる。
梅毒トレポネーマ抗体
●検査全体を指して、NEJMの梅毒のレビュー(NEJM 2020;382:845)では「treponemal test:TT」、日本の梅毒診療ガイド(2018年)では「梅毒トレポネーマ抗体」と呼んでいる。
●様々な手法があるが、現在の日本では「T pallidumに対する特異抗体を凝集反応によって検出する検査」を用いる。用いる試薬によって、TPHA、TPPA、TPLAなどと呼ぶが、これらをまとめてTPHAと呼ぶこともあるようで、混乱のもとになっている(※)。
赤血球凝集によるHA法=TPHA
ゼラチンなどの感作粒子によるPA法=TPPA
ラテックス粒子によるLA法=TPLA
このほかにFTA-ABS法がある。TPHAの偽陽性が疑われるようなケースでは、確認のためFTA-ABSを試してもよいだろう。
●梅毒トレポネーマ抗体は、原則的に「陽性」か「陰性」かが大事で、その定量値を重視する必要はほぼない(経過を追うときや、梅毒かどうか迷うケースでは有用かもしれないが)。治療効果判定にはRPRを用いる。
●梅毒トレポネーマ抗体の偽陽性もなくはないらしい(NEJM 2020;382:845)。
(※)SRLのページ(http://test-guide.srl.info/hachioji/test/list/33)では、
梅毒定性TP抗体(LA)LA法 保険請求上は「梅毒トレポネーマ抗体定性」
梅毒定量TP抗体(LA)LA法 保険請求上は「梅毒トレポネーマ抗体定量」
梅毒定量TPHA PA法 保険請求上は「梅毒トレポネーマ抗体半定量」
と記載があり紛らわしい。PA法なのにTPHAといってよいのか?
ともかく梅毒定量TP抗体(LA)を出せばよいだろう。
RPRと梅毒トレポネーマ抗体の組み合わせ
●梅毒のスクリーニングではRPRと梅毒トレポネーマ抗体を組み合わせて考える。2つのアルゴリズムがある。
traditional algorithm まずRPR→梅毒トレポネーマ抗体
reverse-sequence algorithm まず梅毒トレポネーマ抗体→RPR
traditionalでは、RPRで「梅毒」「生物学的偽陽性」含めて広くスクリーニングし、梅毒トレポネーマ抗体で梅毒かどうか確認する。reverse-sequenceでは、梅毒トレポネーマ抗体で梅毒かどうかをまずスクリーニングし、RPRで治療対象かどうか確認する、といった戦略。
とはいえ、現在の日本ではRPRと梅毒トレポネーマ抗体を同時に測定するのが普通だと思われるので、そこまで考える必要はない。
●梅毒の自然経過とRPR/梅毒トレポネーマ抗体の推移は以下の図を参照。
(図:NEJM 2020;382:845より)
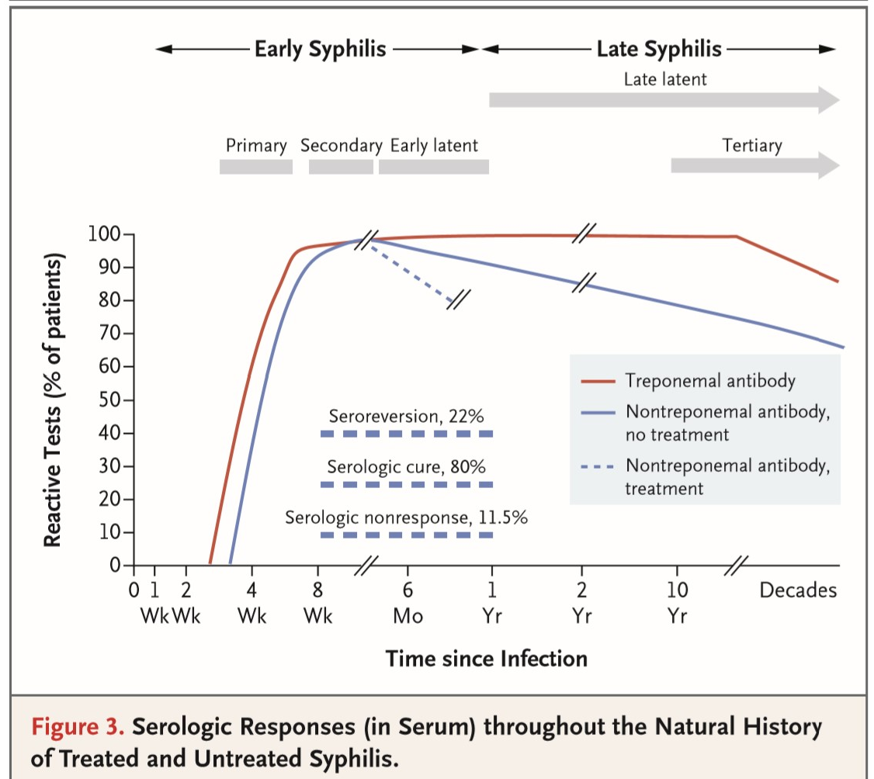
●感染超早期には、検査手法にもよるようだが、まず梅毒トレポネーマ抗体、次にRPRが上昇してくるらしい。
●1期ではRPRがそれほど高くない。個人的な経験では、RPRが陰性だったり1ケタだったりということも多い。1期梅毒っぽい症状があるのに検査陰性ということはありうる。そのときは時間をあけて再検査。
●2期の症状があるころには、RPRが2ケタから3ケタあるのはざらである。
●無症状でRPR陽性、梅毒トレポネーマ抗体陽性(=潜伏梅毒)という場合は、治療すべきかどうかの判断が難しい。病歴(過去に症状があったか、リスクのある性行為があったか、治療歴はあるか、他の性感染症はあるか、など)を詳しく聴取する。数値だけでは決めにくいところもあるが、RPRが16以上であればほぼ治療対象、RPRが8~16の場合は梅毒の可能性が高いと判断したときに治療、RPRが8未満であれば治療しない、といった考えでよいのではないか。RPRを経時的にフォローするというのも手だろう。
●治療によってRPRがおおむね2分の1以下(自動化法)、4分の1以下(用手法)になっていれば治癒と考える。梅毒トレポネーマ抗体の値も下がっていれば、治癒している可能性はさらに上がる。(梅毒診療ガイド2018)
●治療によってRPRが4分の1以下にならず、再感染も疑われなければ「serologic nonresponse」である。早期梅毒では、6ヶ月時点で20%、1年時点で11.5%がserologic nonresponseというデータがある。HIV患者では一般に反応は遅い。(NEJM 2020;382:845)
●serologic nonresponseの意義は定まっていない。再治療すべきか、神経梅毒の検査をすべきか、といった臨床的疑問がある。早期梅毒治療後であれば1年程度、後期梅毒治療後であれば2年程度待ってから、再治療や神経梅毒の検査を考慮したほうがよいかもしれない。(NEJM 2020;382:845)
●治癒後のフォローはどのくらいの期間すべき? 梅毒診療ガイド2018には1年程度フォローするように、と記載がある。